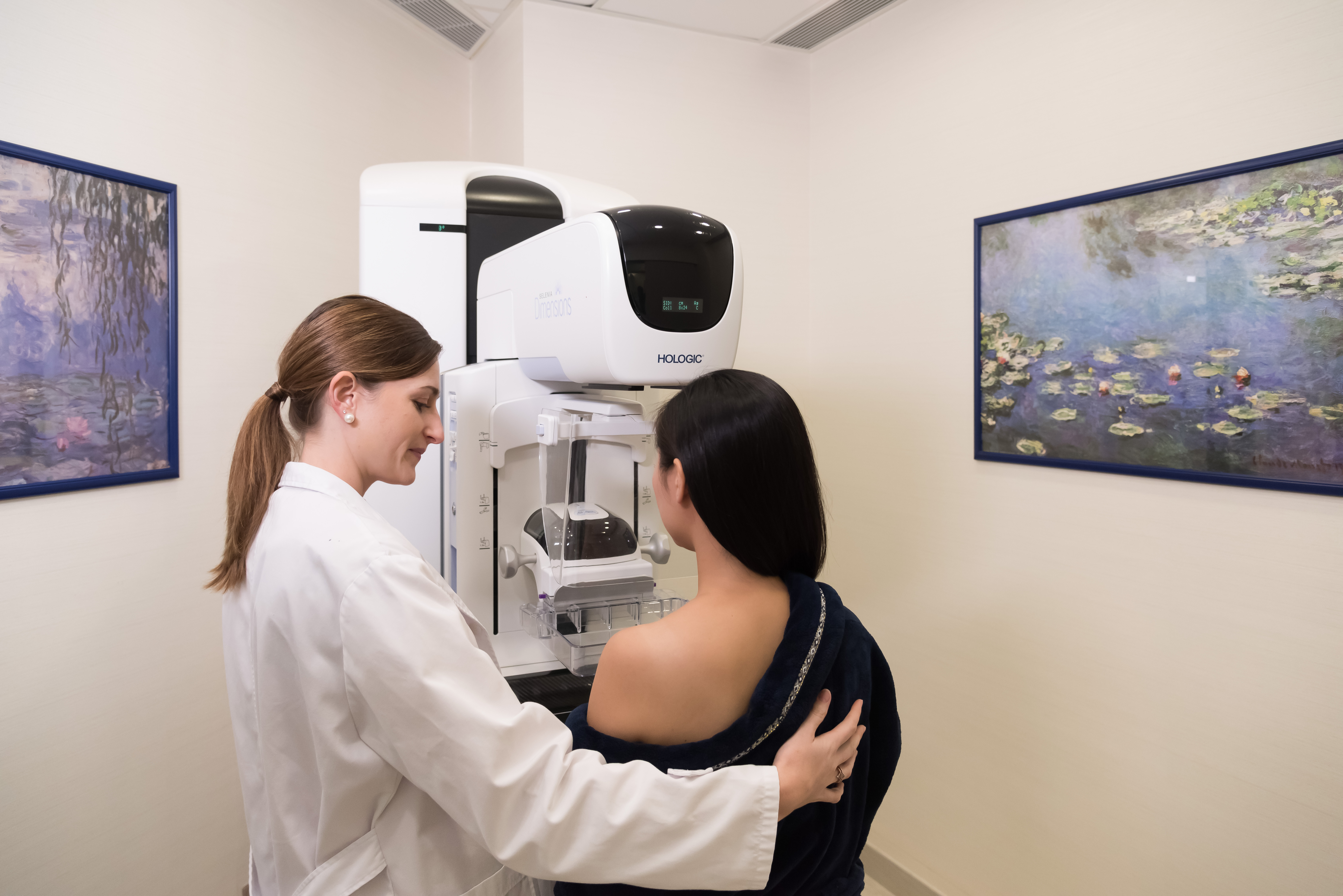
乳癌並不可怕!只要及早發現乳癌並接受適當治療,第一期的五年存活率可達99%,第四期則只有約30%。
乳癌早期常無症狀。香港乳癌基金會統計顯示,超過9成患者出現無痛硬塊,自我檢查未必能完全發現,因此定期檢查至關重要。
現時乳房影像檢查方式多樣,包括乳房磁力共振(MRI)、乳房造影(Mammogram)及乳房超聲波檢查(Ultrasound)。乳房磁力共振及乳房造影均能發現觸摸不到的腫塊及早期乳腺微鈣化點,有助及早發現第一期乳癌。其中,乳房磁力共振的靈敏度較高,超過90%,特別適合乳癌高風險人士及40歲或以上關注乳房健康的女性。
由於不同年齡層女性的乳腺特質及風險因素各有差異,選擇合適的檢查方式能提高準確度。以下為20歲以上、30歲以上及40歲以上女性的檢查建議。
問題1:什麼是乳癌?
乳癌是乳腺細胞失控分裂形成的惡性腫瘤。它不僅會破壞乳房內健康組織,還可能擴散至淋巴結,甚至轉移至肺部、骨骼和腦部。當癌細胞嚴重影響器官功能時,可能導致器官衰竭,最終危及生命。
問題2:乳癌在香港有多普遍?
乳癌是香港女性最常見癌症之一。2022年新症達5,182宗,佔女性癌症總數28.6%。平均每14名香港女性,就有1人一生中可能患上入侵性乳癌,死亡率亦高居女性癌症第三位。
問題3:哪個年齡層最容易患乳癌?
香港女性確診年齡中位數為58歲,比美國和澳洲更年輕。超過九成患者為40歲或以上,但最年輕的個案不足20歲,顯示乳癌並非只屬於高齡女性。

問題4:乳癌的存活率如何?如何分辨乳癌期數?
乳癌的存活率與確診期數息息相關:第一期約99%,而第四期則只有約30%。因此及早檢測和治療對提升治癒率極為關鍵。
在香港,乳癌的分期系統主要採用國際通用的TNM分期系統,包括腫瘤大小(T)、區域性淋巴結狀況(N)及遠端轉移(M)的資料來斷定癌症的期數。
| 乳癌分期 | 說明 |
|---|---|
| 零期乳癌 | 原位癌,癌細胞仍在乳腺管基底層,未有任何侵蝕現象,是最早期的乳癌。 |
| 第一期乳癌 | 腫瘤大小≦2厘米,腋下的淋巴結沒有癌細胞轉移。 |
| 第二期乳癌 | 腫瘤大小>2厘米≦5厘米;或腫瘤<2厘米但有1至3粒腋下淋巴結有癌細胞轉移。 |
| 第三期乳癌 | 腫瘤大小>5厘米,腋下淋巴結4粒以上,有癌轉移,或胸壁皮膚(或鎖骨上)淋巴結也有轉移情況。 |
| 第四期乳癌 | 轉移性乳癌,已經轉移至遠處的器官如肝、肺或骨骼等。 |
問題5:乳腺增生會不會演變成乳癌?
典型乳腺增生屬於常見良性變化,不會變成乳癌;但「非典型乳腺增生」則罹患乳癌風險較高,通常會建議定期檢查以作監察,降低乳癌風險。
問題6:乳癌成因是什麼?可以預防嗎?
不少女士以為遺傳是最大的乳癌成因,但香港乳癌資料庫的數據顯示,超過80%的受訪乳癌患者並沒有乳癌家族史!因此,乳癌並非單由遺傳因素決定,乳癌確切成因尚未完全明確,但研究指出,有些因素會增加罹患乳癌的風險,包括:
不可改變的風險因素
- 年齡增長:隨年齡增加,乳癌風險上升。
- 家族病史:母親、姊妹或女兒曾患乳癌。
- 遺傳基因:部分乳癌與遺傳基因異常(如BRCA)有關。
- 生育史與哺乳:高齡首次懷孕、沒有子女或不曾哺乳者風險較高。
- 月經及停經史:年輕時來月經或停經後體重過重均增加風險。
可改變的風險因素
- 生活習慣:缺乏運動、酗酒、吸煙、飲食不健康、肥胖。
- 環境因素:夜間工作、長期暴露化學物質(如部分化妝品、髮染劑、塑膠等)可能增加風險。
雖然乳癌無法完全預防,但透過以下方法可有效降低風險:
- 保持健康生活習慣:均衡飲食、適量運動、控制體重、戒煙戒酒。
- 定期乳房檢查:及早發現可能的異常,尤其是高風險人士。
- 及早治療:早期乳癌治療成功率高,可大幅降低死亡率。
生活方式雖不能完全消除風險,但健康習慣加上定期檢查,是降低乳癌發生與提高存活率的關鍵。你可透過此乳癌風險評估工具,評估你罹患乳癌的風險。
因此,定期檢查是最大關鍵,及早發現乳房微小變化,將乳癌影響減至最低。立即預約健康檢查,為自己把關!

問題7:不同年齡層的女性,應該如何安排乳房檢查?
乳房檢查應依年齡與風險因素安排,早期發現乳癌可大幅提高治癒率。
| 年齡層 | 建議檢查項目 | 說明 |
|---|---|---|
| 20至30歲女性 | – 乳房自我檢查 – 乳房超聲波 – 基因測試 |
30歲以下女性乳腺組織密度較高,因此建議避免輻射檢查,應以安全無輻射的乳房超聲波進行檢查; 對於有家族乳癌或卵巢癌史的高風險者,建議進行基因測試以評估風險。 |
| 年齡層 | 建議檢查項目 | 說明 |
|---|---|---|
| 30–39歲女性 | – 乳房自我檢查 – 乳房超聲波 – 乳房 MRI – 基因測試 |
乳癌風險逐步升高,建議定期進行乳房超聲波檢查,高風險及關注乳房健康人士可加入乳房MRI和基因檢測全面評估風險。 |
| 年齡層 | 建議檢查項目 | 說明 |
|---|---|---|
| 40歲或以上女性 | – 乳房自我檢查 – 3D 乳房造影 – 乳房超聲波 – 乳房 MRI – 基因測試 |
乳癌風險顯著提升,建議每年進行3D乳房造影篩查,高風險及關注乳房健康人士可加入乳房MRI和基因檢測全面評估風險。 |
問題8:不同乳房檢查方法有什麼分別?
| 檢查方法 | 說明 |
|---|---|
| 乳房超聲波 | 安全無輻射,尤其適用於評估觸摸到的腫塊或密實的乳腺組織, 區分乳房腫塊的性質,辨別纖維囊腫、纖維腺瘤或惡性腫瘤。 |
| 3D乳房造影 | 可發現微小病變,包括觸摸不到的腫塊及早期的乳腺微鈣化點等。3D影像更可減少組織重疊,令影像更清晰,檢查更準確。 |
| 乳房磁力共振 | 安全無輻射。可以清楚顯示乳房內部結構,比傳統檢查更敏感,靈敏度超過90%,可發現乳房造影及超聲波可能漏掉的微小病變及觸摸不到的腫塊等。 |
| 基因檢測 | 透過抽血檢查基因突變,分析乳癌等遺傳性疾病風險,包括BRCA1、BRCA2、TP53、PTEN等基因突變,評估風險。特別適合有家族病史者。一生只需檢查一次。 |
| 癌症指標 CA 15-3 | 屬於抽血檢查,可檢測體內因癌症而產生的物質,其濃度在癌細胞影響下會高於正常狀態。 而大多早期疾病未必即時影響血液數據,甚至在抽血檢查報告中顯示為正常,不能發現早期腫瘤及結節等。 |
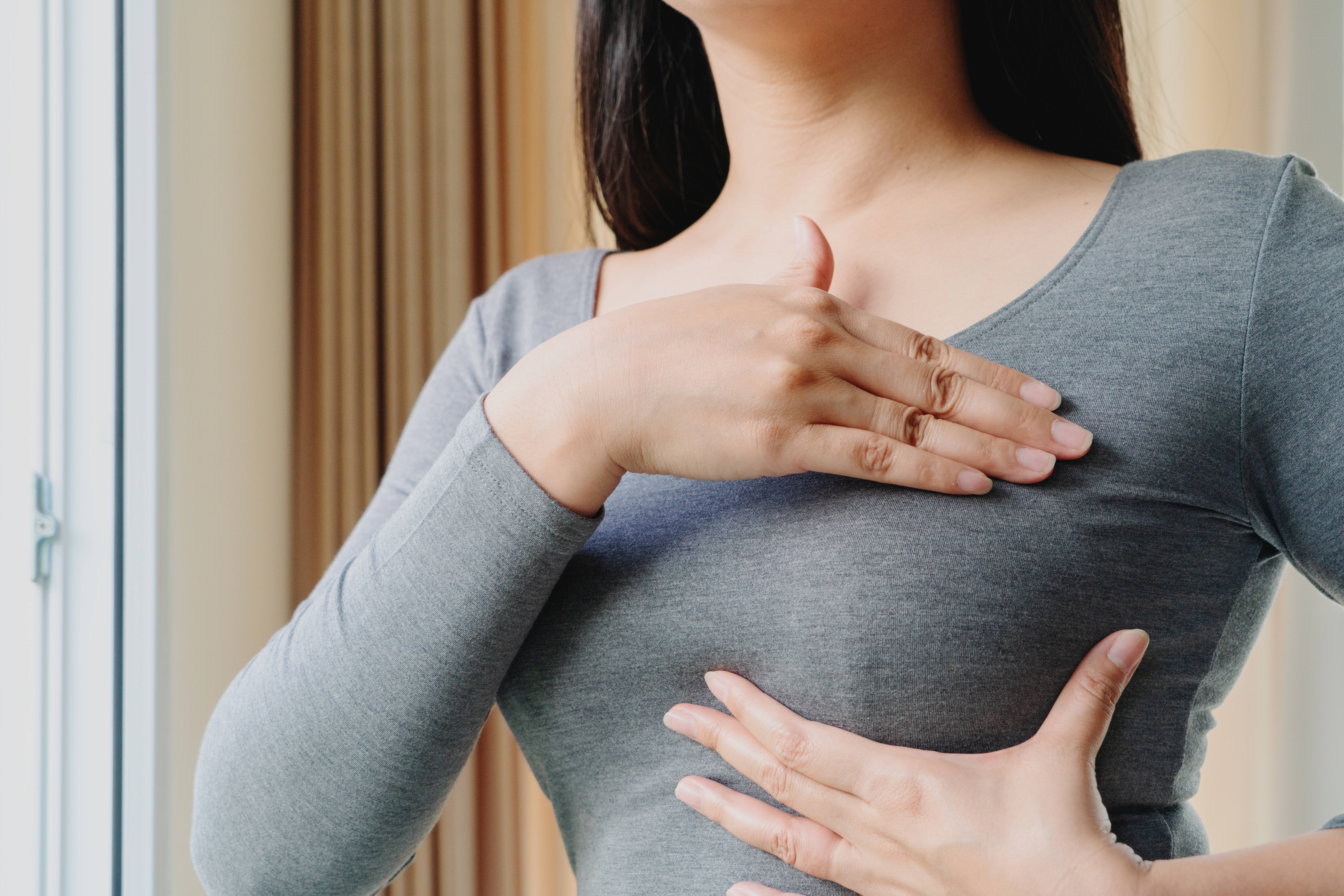
問題9:如何正確進行自我乳房檢查?
自我乳房檢查是乳癌篩查的基本方法,可協助及早發現乳房異常。建議 20歲以上女性每月一次,未停經女性在月經開始後第7至10天進行,已停經女性每月固定同一天。
檢查步驟:
1. 觀察乳房外觀
- 雙手自然垂下、於鏡前觀察乳房大小、形狀和顏色。
- 舉起雙臂,觀察乳房的皮膚變化(凹陷、皺紋、紅腫)。
- 雙手叉腰,觀察乳房有沒有不對稱的情況。
2. 觸摸乳房
- 平躺在床上,一手放在頭後,用指腹檢查乳房及按壓乳房,從外圍向內部畫圈,檢查整個乳房,包括腋下部位。
- 站立檢查:雙手濕潤後,用用指腹按壓乳房,從外圍向內部畫圈檢查乳房。
3. 檢查乳頭分泌物
- 輕輕擠壓乳頭,觀察是否有血色、透明、咖啡色或黃綠色分泌物。
- 單側乳頭自行流出分泌物應立即就醫。
如發現腫塊、皮膚凹陷呈橙皮狀、乳頭縮陷、異常分泌物或腋下腫塊,應及時尋求專業醫療建議。
除了乳房檢查,女性的全面健康檢查也同樣不能忽視,例如血液檢查(肝腎功能、膽固醇、血糖等)、盆腔超聲波、子宮頸抹片等,這些都能幫助提早發現常見的健康問題。
*本文僅供參考,若有疑問請諮詢專業醫生。
資料來源:
1. 醫院管理局. 十大癌症
2. 癌症基金會. 乳癌
3. 香港腫瘤學研究學會. 乳癌義診
4. 香港乳癌基金會. 定期乳檢
5. 香港乳癌基金會. 甚麼人容易患上乳癌?
6. 香港乳癌基金會. 1.3 怎樣看乳癌期數?
7. 衛生署. 乳癌
8. 衛生署. 2022年女性乳腺癌統計數字
9. Breastcancer.org. Breast Cancer Risk Factors
10. Hong Kong Breast Cancer Research Group. Breast cancer in Hong Kong, Southern China: the first population-based analysis of epidemiological characteristics, stage-specific, cancer-specific, and disease-free survival in breast cancer patients: 1997-2001.
11. The American of Breast Surgeons. Diagnostic and Screening Magnetic Resonance Imaging of the Breast
12. Susan G. Komen. Breast Cancer Screening for Women at Higher Risk