乳癌是全球女性最常見的癌症類型。根據2022年統計數據,全球有230萬名婦女被診斷患乳癌,約67萬人死於乳癌。在185個國家中,有157個國家將乳癌列為女性最常見的癌症。統計顯示乳癌發病率存在地區差異。在人類發展指數較高的國家,每12名婦女中有1人在其一生中被診斷患乳癌,每71名婦女中有1人死於乳癌。香港的乳癌發病情況同樣值得關注,乳癌是本地女性最常見的癌症之一,死亡率呈上升趨勢,屬於十大致命癌症。
本指南將介紹乳癌特徵、初期症狀、風險因素及檢查方法,協助識別潛在的乳癌預警信號,並瞭解不同期數的治療選項。雖然大部分乳房腫塊屬良性,但發現任何異常現象,如乳房出現硬塊,建議尋求專業乳癌診斷及醫療服務。
文章目錄 (點擊跳轉到相關內容)
- 成因與高風險族群
- 乳癌早期症狀識別要點
- 乳癌檢查方法
- 主要治療方式
- FAQs
不要等到出現症狀再行動。早期檢查是對抗乳癌的關鍵。立即安排健康檢查,了解您的風險。
乳癌定義與形成過程
乳癌是由乳腺細胞失控分裂和生長而形成的惡性腫瘤。女性乳房主要由乳腺組織、乳管、脂肪和結締組織構成,屬於可製造和分泌乳汁的腺體器官。乳癌發生位置分為兩大類:
- 導管癌:發生在乳管內,屬較常見類型
- 小葉癌:形成於乳小葉
乳房含有豐富的血管、淋巴管和淋巴結,乳癌細胞可透過這些通道擴散至身體其他部位,包括骨頭、肺臟、肝臟和腦部等遠端器官。大多數乳房腫塊屬良性,不會擴散到乳房以外的區域。然而,某些良性腫瘤可能增加日後罹患乳癌的風險,發現任何乳房異常應及時接受醫療評估。
全球乳癌發病現況
乳癌是全球第二常見的癌症類型,也是女性中最普遍的癌症。2022年全球統計數據:
- 新發病例:230萬例
- 死亡病例:67萬例
- 預計2050年:新增病例將達320萬,死亡病例110萬
發病率最高地區:澳大利亞、新西蘭、北美和北歐 死亡率最高地區:美拉尼西亞、波利尼西亞和西非,主要因醫療資源匱乏,患者無法獲得及時有效治療。
香港乳癌統計
2022年女性乳癌新症5,182宗,佔香港女性癌症新症總數28.6%。發病年齡中位數為58歲,每十萬女性約有130宗新增個案。乳癌是香港女性第三位致命癌症,僅次於肺癌和大腸癌,2023年導致834名女性死亡。
成因與高風險族群
多種因素可能增加罹患乳癌的風險。瞭解這些風險因素有助及早採取預防措施。乳癌成因複雜,醫學界目前未能確定單一致病原因。
遺傳與家族史的影響
基因遺傳是乳癌發生的已知風險因素。研究顯示:
- 約5-10%的乳癌病例與遺傳有關
- 一級親屬(母親、姊妹或女兒)患有乳癌時,罹患風險增加一倍
- 親戚越早發病或有兩側性乳癌,風險更高
BRCA1和BRCA2基因突變是最常見的遺傳性乳癌基因。攜帶BRCA1突變的女性在70歲前患乳癌風險為46-85%,BRCA2則為43-84%。香港約84%的乳癌患者並無家族史。
荷爾蒙與生育史的關聯
體內女性荷爾蒙水準與乳癌風險密切相關:
- 初經早(12歲前)和停經晚(55歲後)的女性風險較高
- 從未生育或30歲後才生第一胎的女性風險較高
- 未曾哺乳的女性罹患機率較高
相較於30歲後才生第一胎的女性,20歲前生育第一胎的女性患乳癌風險低50%。長期服用荷爾蒙補充劑和避孕藥也可能增加風險。
生活習慣與環境因素
不健康生活習慣是重要風險因素。肥胖與乳癌關聯明顯:
- BMI大於25時,風險增加17%
- BMI大於30時,風險增加37%
- BMI大於35時,風險增加近60%
規律運動習慣的女性,罹患乳癌機率比不愛運動者低2至4成。每週多運動1小時,約可降低6%罹患機率。飲酒、吸煙和高脂飲食也會增加風險。
環境荷爾蒙暴露、塑化劑等化學物質被視為可能的風險因素。
硬塊位置與風險關聯
乳癌最常見症狀是乳房出現硬塊,通常為單側乳房產生一硬而實質性、相對較不移動、可能不痛且輪廓不規則的腫塊。年齡是影響乳癌硬塊惡性機率的因素,30歲以下女性的乳房硬塊屬惡性機會較低。
乳癌早期症狀識別要點

大多數乳癌在早期階段症狀不明顯,患者往往在疾病進展後才發現異常。識別這些早期預警信號對治療成效具有重要意義。
乳癌預警信號
乳癌是全球女性最常見的癌症類型。發現異常症狀時,及早檢查至關重要。本指南列出八大乳癌預警信號,幫助您識別潛在問題並及時尋求專業醫療評估。
| 症狀 | 描述 |
|---|---|
| 1. 無痛性乳房硬塊 | 乳房硬塊是最常見症狀,無痛性腫塊尤需注意。雖約90%為良性,但月經後持續存在時應就醫檢查。 |
| 2. 乳房形狀或大小改變 | 對稱乳房出現大小變化或不對稱,腫瘤可能影響懸韌帶導致變形或凹陷。 |
| 3. 乳頭凹陷或異常分泌物 | 後天性乳頭凹陷或帶血/深黑色分泌物,特別是單側持續發生,需高度警覺。 |
| 4. 乳房皮膚橘皮樣變化 | 癌細胞阻塞淋巴管導致橘子皮樣變化,皮膚變硬、緊繃或顏色改變屬異常。 |
| 5. 腋下淋巴結腫大 | 持續數週未消退的硬質淋巴結,可能與乳癌轉移相關。 |
| 6. 乳暈或乳頭皮膚變色 | 紅疹、脫皮或苔癬化變化可能是柏哲氏症徵兆,單側持續性問題需就醫。 |
| 7. 單側乳房持續腫脹 | 突然腫脹且伴隨疼痛可能是發炎性乳癌徵兆,雖罕見(2%)但侵襲性高。 |
| 8. 乳房局部發熱或紅腫 | 廣泛發紅、發熱未抗生素改善,可能是發炎性乳癌,需粗針切片診斷。 |
出現這些症狀不一定代表患有乳癌,但若持續存在,
建議立即尋求專業醫療評估,確保及早發現和治療。
乳癌檢查方法
定期進行乳癌檢查是發現早期乳癌的重要措施。不同檢查方法各有特點,結合自我檢查與專業醫療檢測能提高診斷準確性。
乳房自我檢查
醫生建議20歲以上女性每月進行乳房自我檢查。未停經者應在月經開始後第7至10天進行,停經者則選擇每月固定日期。自我檢查包括以下步驟:
- 站在鏡前觀察乳房形狀、大小變化,檢查皮膚是否有皺紋或凹凸不平
- 用手指在乳房上作小圓圈按摩動作,從外側向內檢查至乳頭,包括腋下區域
- 比較兩側乳房,注意是否有異常變化
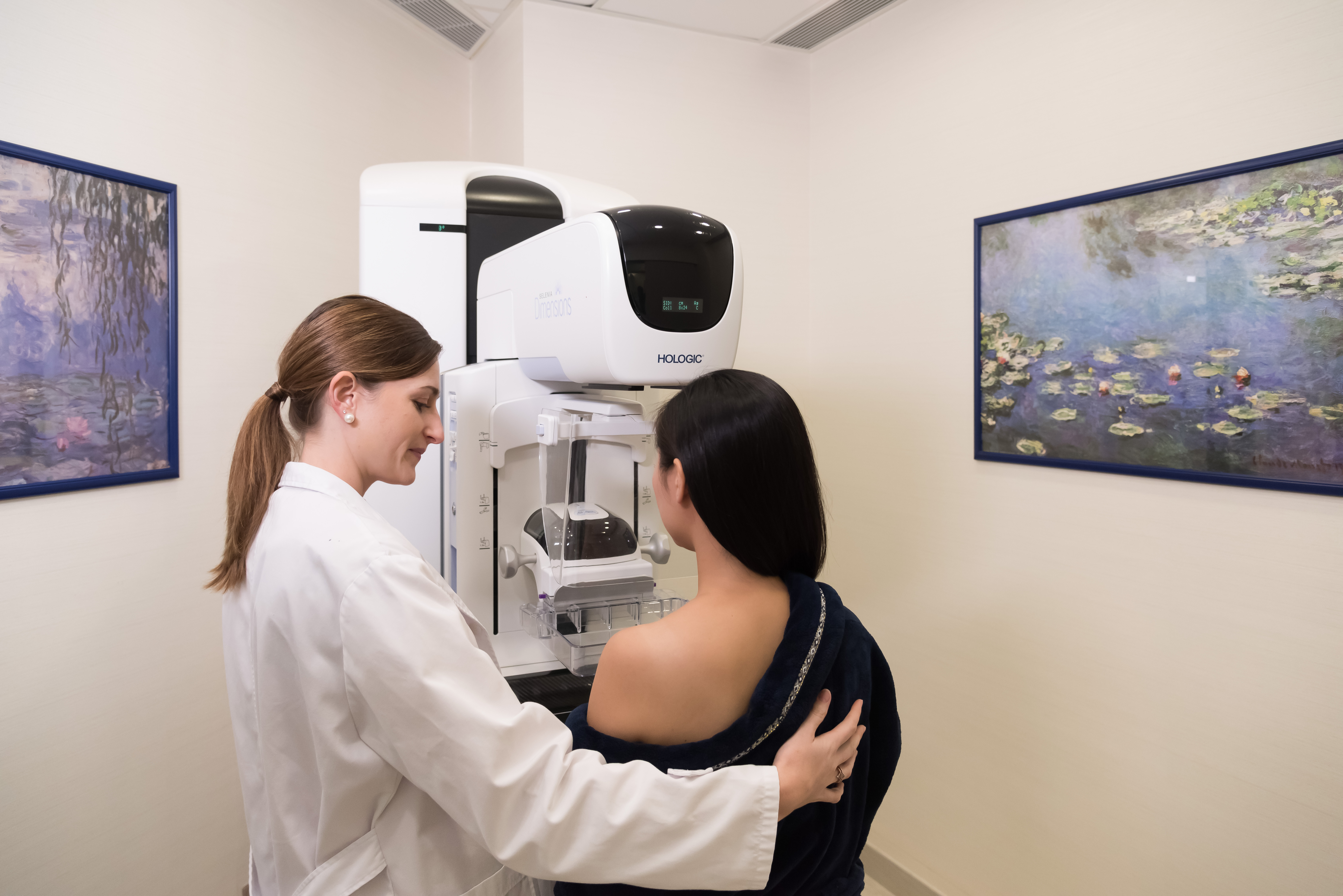
乳房X光造影
乳房X光造影是唯一被證實可降低乳癌死亡率的篩檢方式。此技術使用低劑量X光透視乳房,能發現肉眼看不見或手摸不到的乳房異常,特別是微鈣化點。
香港中文大學朱昭穎教授建議婦女自40歲起每兩年接受乳房檢查。政府補助45至69歲女性每兩年免費接受乳房攝影檢查,二等親內有乳癌家族史者可提前至40歲。
乳房超聲波檢查
乳房超聲波利用聲波反射原理檢查乳房內腫塊,特別適合乳房密度高的女性。東方女性乳腺較緻密,40歲以下通常選擇超聲波檢查,40歲以上則建議乳房攝影與超聲波併用。
磁力共振檢查
磁力共振(MRI)是無輻射的高靈敏度檢查方法,對高風險族群特別有價值,能偵測乳房X光造影無法發現的小腫瘤。然而成本較高,一般不作常規篩檢。
組織檢查
影像檢查發現可疑病灶時,需要進行組織檢查確診。細針穿刺在不需麻醉情況下,直接用針筒抽取腫瘤細胞樣本。粗針組織切片需局部麻醉,但能提供更準確診斷,並能辨別是否為原位癌或侵襲癌。
檢查時機安排
乳房自我檢查應在月經結束後七天內進行,此時乳房較不受荷爾蒙影響。根據風險程度建議檢查頻率:
- BRCA1/2變異攜帶者等高風險人士:每年進行乳房X光造影檢查
- 中等風險人士(如有家族病史):每兩年一次
- 一般女性44-69歲:每兩年檢查一次
乳癌期數及治療方案
乳癌確診後,醫生會進行分期評估,此步驟對選擇治療方案和評估預後具關鍵意義。瞭解乳癌期數及相應治療選項對患者及家屬十分重要。
| 期數 | 描述 |
|---|---|
| 第0期 | 原位癌,癌細胞局限在乳腺管內,未侵入周圍組織 |
| 第1期 | 腫瘤直徑小於2公分,無淋巴結轉移 – 1A期:腫瘤小於2公分 – 1B期:腫瘤小於2毫米,淋巴結有微小癌細胞聚集 |
| 第2期 | 腫瘤2-5公分,或有1-3個腋下淋巴結轉移 |
| 第3期 | 腫瘤大於5公分,或擴散至4-9個淋巴結,或侵犯胸壁和乳房皮膚 |
| 第4期 | 癌細胞轉移至遠處器官,如肺、肝、骨或腦 |
主要治療方式

手術治療
手術是乳癌治療的基礎。早期乳癌可選擇乳房保留手術,晚期或腫瘤較大則需全乳房切除。淋巴結廓清協助正確分期和後續治療規劃。
化學治療
化療可於手術前進行(前導性化療)以縮小腫瘤,或手術後進行(輔助性化療)降低復發風險。第二期以上或淋巴結有轉移者通常需要化療。
放射治療
放射治療常配合乳房保留手術,研究證實效果與改良型乳房切除術相當。手術後若腫瘤大於5公分或多個淋巴結轉移,建議接受放療。
荷爾蒙及標靶治療
荷爾蒙治療
適用於荷爾蒙受體陽性患者,約三分之一患者有效。具有動情激素及黃體激素接受體者,效率高達八成。停經後婦女可使用芳香酶抑制劑,未停經者以他莫昔芬為主。
標靶治療
針對特定乳癌亞型,HER2陽性乳癌可使用曲妥珠單抗(赫賽汀)。荷爾蒙受體陽性且HER2陰性的晚期乳癌,抗荷爾蒙治療合併CDK 4/6抑制劑能提升存活時間至63.9個月。
乳癌早期發現的重要性
定期乳房自我檢查是基本的健康管理措施。發現無痛性腫塊、乳房形狀變化、乳頭異常或皮膚橘皮樣變化時,建議尋求醫療評估。40歲以上女性應按醫生建議接受定期乳房X光攝影檢查,有家族史的女性尤其需要關注。瞭解個人風險因素同樣重要。基因遺傳、荷爾蒙水準、生育史及生活習慣都可能影響乳癌風險。雖然某些風險因素無法改變,但維持健康體重、規律運動、限制酒精攝入等生活方式調整有助降低患病風險。
乳癌的預防和治療需要提高健康意識、定期檢查、健康生活方式及適時醫療諮詢。早期發現和治療是乳癌管理的關鍵要素。
FAQs
Q1. 乳癌的早期症狀有哪些?
- 乳癌早期症狀包括無痛性乳房硬塊、乳房形狀或大小改變、乳頭凹陷或異常分泌物、乳房皮膚出現橘皮樣變化、腋下淋巴結腫大等。如果發現這些症狀,應及時就醫檢查。
Q2. 哪些因素會增加患乳癌的風險?
- 增加乳癌風險的因素包括遺傳因素(如BRCA1/2基因突變)、家族病史、荷爾蒙水準變化、生育史(如未生育或晚育)、不健康的生活習慣(如肥胖、缺乏運動、飲酒)等。瞭解自身風險因素有助於採取預防措施。
Q3. 乳癌自我檢查應該如何進行?
- 乳癌自我檢查包括三個步驟:首先,站在鏡前觀察乳房形狀和皮膚變化;其次,用手指在乳房上做小圓圈按摩動作,從外側向內檢查至乳頭,包括腋下;最後,比較兩側乳房是否有異常變化。建議20歲以上女性每月進行一次自檢。
Q4. 乳癌的治療方式有哪些?
- 乳癌的主要治療方式包括手術(如乳房保留手術或全乳切除術)、化療、放療、荷爾蒙治療和靶向治療。具體治療方案會根據乳癌分期、類型和患者個人情況而定。早期乳癌的治療成功率較高。
Q5. 如何降低患乳癌的風險?
- 降低乳癌風險的方法包括:保持健康體重、定期運動、限制酒精攝入、避免吸煙、均衡飲食、適度哺乳等。此外,定期進行乳房自檢和接受專業乳癌篩查(如乳房X光攝影)也是重要的預防措施。對於高風險人群,可諮詢醫生是否需要預防性藥物治療。
參考文獻
- 世界衛生組織 – 乳腺癌概況:https://www.who.int/zh/news-room/fact-sheets/detail/breast-cancer
- 香港癌症基金會 – 乳腺癌:https://www.cancer-fund.org/breast-cancer/
- 聯合國新聞 – 乳癌相關報導:https://news.un.org/zh/story/2025/02/1136346
- 香港癌症資訊網 – 乳腺癌:https://www.cancer.gov.hk/breastcancer
- 香港衛生署 – 乳腺癌健康專題:https://www.chp.gov.hk/tc/healthtopics/content/25/53.html
- 香港防癌會 – 女性相關癌症:https://www.hkacs.org.hk/ufiles/Womenrelatedcancers.pdf