乳癌并不可怕!只要及早发现乳癌并接受适当治疗,第一期的五年存活率可达99%,第四期则只有约30%。
乳癌早期常无症状。香港乳癌基金会统计显示,超过9成患者出现无痛硬块,自我检查未必能完全发现,因此定期检查至关重要。
现时乳房影像检查方式多样,包括乳房磁力共振(MRI)、乳房造影(Mammogram)及乳房超声波检查(Ultrasound)。乳房磁力共振及乳房造影均能发现触摸不到的肿块及早期乳腺微钙化点,有助及早发现第一期乳癌。其中,乳房磁力共振的灵敏度较高,超过90%,特别适合乳癌高风险人士及40岁或以上关注乳房健康的女性。
由于不同年龄层女性的乳腺特质及风险因素各有差异,选择合适的检查方式能提高准确度。以下为20岁以上、30岁以上及40岁以上女性的检查建议。
问题1:什么是乳癌?
乳癌是乳腺细胞失控分裂形成的恶性肿瘤。它不仅会破坏乳房内健康组织,还可能扩散至淋巴结,甚至转移至肺部、骨骼和脑部。当癌细胞严重影响器官功能时,可能导致器官衰竭,最终危及生命。
问题2:乳癌在香港有多普遍?
乳癌是香港女性最常见癌症之一。 2022年新症达5,182宗,占女性癌症总数28.6%。平均每14名香港女性,就有1人一生中可能患上入侵性乳癌,死亡率亦高居女性癌症第三位。
问题3:哪个年龄层最容易患乳癌?
香港女性确诊年龄中位数为58岁,比美国和澳洲更年轻。超过九成患者为40岁或以上,但最年轻的个案不足20岁,显示乳癌并非只属于高龄女性。

问题4:乳癌的存活率如何?如何分辨乳癌期数?
乳癌的存活率与确诊期数息息相关:第一期约99%,而第四期则只有约30%。因此及早检测和治疗对提升治愈率极为关键。
在香港,乳癌的分期系统主要采用国际通用的TNM分期系统,包括肿瘤大小(T)、区域性淋巴结状况(N)及远端转移(M)的资料来断定癌症的期数。
| 乳癌分期 | 说明 |
|---|---|
| 零期乳癌 | 原位癌,癌细胞仍在乳腺管基底层,未有任何侵蚀现象,是最早期的乳癌。 |
| 第一期乳癌 | 肿瘤大小≦2厘米,腋下的淋巴结没有癌细胞转移。 |
| 第二期乳癌 | 肿瘤大小>2厘米≦5厘米;或肿瘤<2厘米但有1至3粒腋下淋巴结有癌细胞转移。 |
| 第三期乳癌 | 肿瘤大小>5厘米,腋下淋巴结4粒以上,有癌转移,或胸壁皮肤(或锁骨上)淋巴结也有转移情况。 |
| 第四期乳癌 | 转移性乳癌,已经转移至远处的器官如肝、肺或骨骼等。 |
问题5:乳腺增生会不会演变成乳癌?
典型乳腺增生属于常见良性变化,不会变成乳癌;但「非典型乳腺增生」则罹患乳癌风险较高,通常会建议定期检查以作监察,降低乳癌风险。
问题6:乳癌成因是什么?可以预防吗?
不少女士以为遗传是最大的乳癌成因,但香港乳癌资料库的数据显示,超过80%的受访乳癌患者并没有乳癌家族史!因此,乳癌并非单由遗传因素决定,乳癌确切成因尚未完全明确,但研究指出,有些因素会增加罹患乳癌的风险,包括:
不可改变的风险因素
- 年龄增长:随年龄增加,乳癌风险上升。
- 家族病史:母亲、姊妹或女儿曾患乳癌。
- 遗传基因:部分乳癌与遗传基因异常(如BRCA)有关。
- 生育史与哺乳:高龄首次怀孕、没有子女或不曾哺乳者风险较高。
- 月经及停经史:年轻时来月经或停经后体重过重均增加风险。
可改变的风险因素
- 生活习惯:缺乏运动、酗酒、吸烟、饮食不健康、肥胖。
- 环境因素:夜间工作、长期暴露化学物质(如部分化妆品、发染剂、塑胶等)可能增加风险。
虽然乳癌无法完全预防,但透过以下方法可有效降低风险:
- 保持健康生活习惯:均衡饮食、适量运动、控制体重、戒烟戒酒。
- 定期乳房检查:及早发现可能的异常,尤其是高风险人士。
- 及早治疗:早期乳癌治疗成功率高,可大幅降低死亡率。
生活方式虽不能完全消除风险,但健康习惯加上定期检查,是降低乳癌发生与提高存活率的关键。你可透过此乳癌风险评估工具,评估你罹患乳癌的风险。
因此,定期检查是最大关键,及早发现乳房微小变化,将乳癌影响减至最低。 立即预约健康检查,为自己把关!

问题7:不同年龄层的女性,应该如何安排乳房检查?
乳房检查应依年龄与风险因素安排,早期发现乳癌可大幅提高治愈率。
| 年龄层 | 建议检查项目 | 说明 |
|---|---|---|
| 20至30岁女性 | – 乳房自我检查 – 乳房超声波 – 基因测试 |
30岁以下女性乳腺组织密度较高,因此建议避免辐射检查,应以安全无辐射的乳房超声波进行检查; 对于有家族乳癌或卵巢癌史的高风险者,建议进行基因测试以评估风险。 |
| 年龄层 | 建议检查项目 | 说明 |
|---|---|---|
| 30–39岁女性 | – 乳房自我检查 – 乳房超声波 – 乳房 MRI – 基因测试 |
乳癌风险逐步升高,建议定期进行乳房超声波检查,高风险及关注乳房健康人士可加入乳房MRI和基因检测全面评估风险。 |
| 年龄层 | 建议检查项目 | 说明 |
|---|---|---|
| 40岁或以上女性 | – 乳房自我检查 – 3D 乳房造影 – 乳房超声波 – 乳房 MRI – 基因测试 |
乳癌风险显著提升,建议每年进行3D乳房造影筛查,高风险及关注乳房健康人士可加入乳房MRI和基因检测全面评估风险。 |
问题8:不同乳房检查方法有什么分别?
| 检查方法 | 说明 |
|---|---|
| 乳房超声波 | 安全无辐射,尤其适用于评估触摸到的肿块或密实的乳腺组织, 区分乳房肿块的性质,辨别纤维囊肿、纤维腺瘤或恶性肿瘤。 |
| 3D乳房造影 | 可发现微小病变,包括触摸不到的肿块及早期的乳腺微钙化点等。 3D影像更可减少组织重叠,令影像更清晰,检查更准确。 |
| 乳房磁力共振 | 安全无辐射。可以清楚显示乳房内部结构,比传统检查更敏感,灵敏度超过90%,可发现乳房造影及超声波可能漏掉的微小病变及触摸不到的肿块等。 |
| 基因检测 | 透过抽血检查基因突变,分析乳癌等遗传性疾病风险,包括BRCA1、BRCA2、TP53、PTEN等基因突变,评估风险。特别适合有家族病史者。一生只需检查一次。 |
| 癌症指标 CA 15-3 | 属于抽血检查,可检测体内因癌症而产生的物质,其浓度在癌细胞影响下会高于正常状态。 而大多早期疾病未必即时影响血液数据,甚至在抽血检查报告中显示为正常,不能发现早期肿瘤及结节等。 |
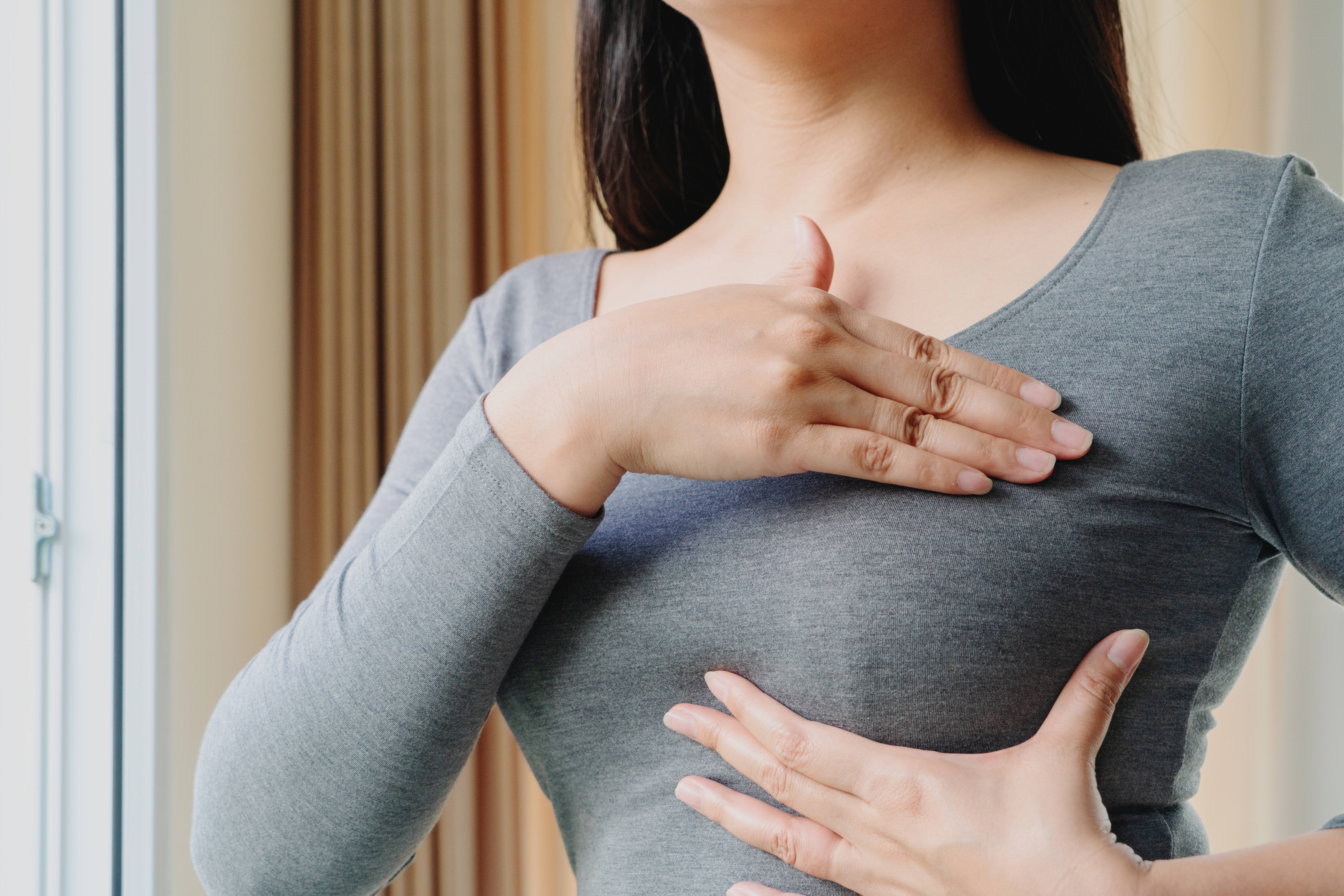
问题9:如何正确进行自我乳房检查?
自我乳房检查是乳癌筛查的基本方法,可协助及早发现乳房异常。建议 20岁以上女性每月一次,未停经女性在月经开始后第7至10天进行,已停经女性每月固定同一天。
检查步骤:
1. 观察乳房外观
- 双手自然垂下、于镜前观察乳房大小、形状和颜色。
- 举起双臂,观察乳房的皮肤变化(凹陷、皱纹、红肿)。
- 双手叉腰,观察乳房有没有不对称的情况。
2. 触摸乳房
- 平躺在床上,一手放在头后,用指腹检查乳房及按压乳房,从外围向内部画圈,检查整个乳房,包括腋下部位。
- 站立检查:双手湿润后,用用指腹按压乳房,从外围向内部画圈检查乳房。
3. 检查乳头分泌物
- 轻轻挤压乳头,观察是否有血色、透明、咖啡色或黄绿色分泌物。
- 单侧乳头自行流出分泌物应立即就医。
如发现肿块、皮肤凹陷呈橙皮状、乳头缩陷、异常分泌物或腋下肿块,应及时寻求专业医疗建议。
除了乳房检查,女性的全面健康检查也同样不能忽视,例如血液检查(肝肾功能、胆固醇、血糖等)、盆腔超声波、子宫颈抹片等,这些都能帮助提早发现常见的健康问题。
*本文仅供参考,若有疑问请咨询专业医生。
资料来源:
1. 医院管理局. 十大癌症
2. 癌症基金会. 乳癌
3. 香港肿瘤学研究学会. 乳癌义诊
4. 香港乳癌基金会. 定期乳检
5. 香港乳癌基金会. 什么人容易患上乳癌?
6. 香港乳癌基金会. 1.3 怎样看乳癌期数?
7. 卫生署. 乳癌
8. 卫生署. 2022年女性乳腺癌统计数字
9. Breastcancer.org. Breast Cancer Risk Factors
10. Hong Kong Breast Cancer Research Group. Breast cancer in Hong Kong, Southern China: the first population-based analysis of epidemiological characteristics, stage-specific, cancer-specific, and disease-free survival in breast cancer patients: 1997-2001.
11. The American of Breast Surgeons. Diagnostic and Screening Magnetic Resonance Imaging of the Breast
12. Susan G. Komen. Breast Cancer Screening for Women at Higher Risk